-
06.06.2022 - 12:17
-
05.11.2025 - 14:22
-
04.11.2025 - 14:54
-
03.11.2025 - 19:05
-
03.11.2025 - 13:03
-
02.11.2025 - 12:21
-
01.11.2025 - 15:29
-
31.10.2025 - 13:35
-
30.10.2025 - 19:23
-
30.10.2025 - 15:30
-
29.10.2025 - 14:50
-
29.10.2025 - 14:24
-
28.10.2025 - 13:41
-
27.10.2025 - 12:49
-
26.10.2025 - 12:08
- 1 из 2842
- ››
Відкрита Європа: Как у немцев с медициной
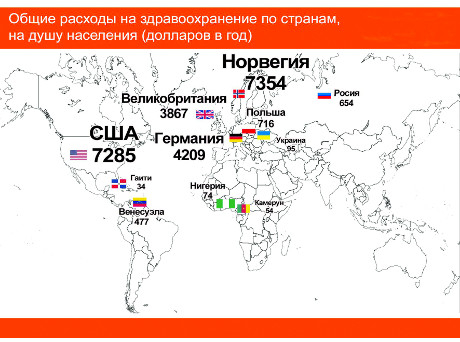
В Украине проходит реформа здравоохранения, благодаря чему к 2020 году в нашей стране должна появиться страховая медицина, как в развитых западных странах. В этой связи мы решили проанализировать систему здравоохранения Германии, которая считается одной из лучших в мире
Несмотря на то что в различных "медицинских" рейтингах Германия занимает далеко не лидирующие позиции, медицинская помощь в ФРГ доступна всем людям, вне зависимости от их материального положения. Она финансируется за счет минимальных страховых взносов и государственных дотаций. Ее обязан иметь каждый человек в Германии. Есть два вида медицинской страховки: обязательная и частная. Главный принцип – чем больше вы зарабатываете, тем больше нужно платить за страхование. На данный момент около 97% жителей Германии имеют медицинскую страховку.
Работающие немцы примерно 15% своего заработка отдают на медицинский страховой полис, но при этом половину из него оплачивает работодатель.
Медицинская страховка в Германии может оплатить многие случаи. Правда, не все. Так, полис может покрыть пересадку сердца, но вот за стоматологические услуги немцу приходится платить самостоятельно. Правда, в этом случае есть небольшое исключение. Страховка принимает на себя часть расходов по протезированию зубов или на пломбировку, но только если немец регулярно профилактически посещает стоматолога.
Современная система немецкого здравоохранения фактически появилась в 1883 году, когда канцлер объединенной Германии Отто фон Бисмарк впервые в мире ввел медицинскую страховку всех работающих и членов их семей
С полисом страховой компании (больничной кассы), пациент может получить амбулаторную или стационарную медицинскую помощь. Существует еще и спасательная служба, аналог нашей «скорой помощи».
Амбулатория
Амбулаторную медицинскую помощь немцы получают в частных врачебных кабинетах и в больницах. Каждый город или поселок имеет свою квоту на частные врачебные кабинеты. Вообще, примерно 45% всех врачей работают именно в таких учреждениях.
Если у немца появляются какие-нибудь проблемы со здоровьем, то он идет в частный кабинет к семейному врачу. В Германии врачи общей практики, терапевты и педиатры считаются семейными врачами. Если семейный доктор не может самостоятельно помочь пациенту, то он направляет его в медицинский центр к конкретному специалисту. В частном кабинете может работать не только один семейный доктор, но еще врачи других специальностей, но обязательно смежных (например, ортопед и терапевт). К узкопрофильным специалистам можно обращаться и без направления.
Некоторые частнопрактикующие врачи имеют право лечить своих больных в стационарах. Так, врач-хирург серьезные хирургические операции должен выполнять только в больнице. Врачи, работающие в больницах, наблюдают за такими пациентами, а частнопрактикующие врачи их ежедневно посещают.
Стационар
Больницы в Германии делятся на три категории: государственные (муниципальные), частные и благотворительные. Они могут быть как узкоспециализированными, так и широкопрофильными. Более половины всех клиник – государственные. Качество услуг во всех типах клиник почти одинаковое. Пациент самостоятельно выбирает клинику для лечения, не привязываясь к месту проживания.
Отметим, что в клиниках при стационарном лечении взимаются дополнительные сборы за проживание и питание (это обычно не покрывается страховкой). Размер таких сборов устанавливается в контракте, заключаемом между пациентом и больницей.
Неотложка
В том случае, если немцу нужна неотложная медицинская помощь, ее оказывает спасательная служба. Но это только если жизнь пациента находится под непосредственной угрозой. Немцы «скорую помощь» из-за высокой температуры или кашля не вызывают, а идут в частный врачебный кабинет. Спасательная служба оказывает неотложную помощь всем, кому она требуется, даже если у человека нет медицинской страховки. Правда, в этом случае за оказанную помощь потом придется платить очень значительную сумму.
В машинах «скорой помощи» есть дефибрилляторы и наборы для интубации, благодаря чему они становятся своего рода реанимациями на колесах. В этих автомобилях находится только фельдшер (медицинский спасатель), а врач приезжает самостоятельно, если в этом есть необходимость.
Проблемы
Нехватка врачей. Согласно прогнозу Федеральной врачебной палаты, к 2020 году количество немецких врачей может уменьшиться на 7 тысяч. Уже сейчас в немецких больницах насчитывается несколько тысяч вакансий. Особенно не хватает высококвалифицированных медиков в сельских районах.
Почему сложилась такая ситуация? Многие выпускники немецких медицинских вузов не хотят работать по специальности. Также много немецких молодых врачей сразу после окончания обучения уезжают работать за границу. При этом сейчас средний возраст немецкого доктора – 50 лет, а около трети уже перешагнуло порог 60-летнего возраста.
Еще одна проблема немецкого здравоохранения заключается в высокой стоимости затрат на него. Даже большое количество медицинских страховых компаний не привело к здоровой конкуренции между ними. Медицинское обслуживание в Германии постоянно дорожает, а население стареет, и в итоге всё меньше и меньше немцев пополняют налогами медицинские кассы.
Польские нюансы
Особенности медицины в Польше и Чехии, или Чего опасаться?
"Я уже не первый год живу в этой стране и практически сразу поняла, что медицина здесь имеет свои особенности. Сразу отмечу, что я придерживаюсь принципа превентивной медицины. Абсолютно все анализы, обследования, все профилактические действия я делаю в Украине. Пока у нас дешевле и надежнее.
Итак, вернемся к Польше. Кроме того что сами поляки считают медицинскую реформу провалившейся, медицина здесь мало чем отличается от медицины во всем Евросоюзе.
Во-первых, медицина в Европе страховая. Каждый житель ЕС должен иметь медицинскую страховку. Чаще всего она оформляется предприятием, на котором вы работаете, это входит в условия контракта. В Польше организация, которая занимается страхованием жителей, называется NFZ (Narodowy Fundusz Zdrowia - Национальный фонд здоровья), и каждый человек каждый месяц делает отчисление в этот фонд. Что он подразумевает? Если у вас возникнет ситуация, когда вам нужно пойти к врачу, есть список поликлиник, больниц, в которые вы можете обратиться, используя свою страховку. В принципе, это будет бесплатно. Когда вам врач выпишет какие-то лекарства, вы пойдете в аптеку, которая сотрудничает с NFZ, и получите там скидки по своей страховке. В принципе, звучит это неплохо, но по факту, когда что-то болит, нужно пойти к доктору, оказывается, что доктор, который работает по страховке, может принять вас через полгода. У знакомого был ушиб спины, болело 2,5 недели. Говорю: «Пойди к врачу». Обратившись в клинику по страховке, услышали ответ: «Через год приходите, мы вас посмотрим». Остается только визит к частному доктору. А это – около 300 злотых (примерно $80) только за консультацию. Доктор посмотрел и сказал, что ничего страшного, это растяжение, наклеил на спину пластырь и отпустил.
Конечно, не все так ужасно и плохо. Плюсом страховой медицины является то, что при беременности и родах абсолютно ничего не нужно платить. Стоматология тоже включает страховку, но это только какая-то железная, черная пломба. Если вы хотите белую пломбу или если вам делать нужно протезирование, опять же это все за отдельные и большие деньги. По поводу больных сахарным диабетом. Инсулин в Украине выдают бесплатно инсулинозависимым людям. В Польше на него дают только скидку. Вот такая история. Честно вам скажу, лично я не впечатлена всем тем, что я слышала и могу наблюдать. Поэтому я делаю ставку на профилактику."
Наталья Чекало, украинка, живет и работает в Польше
Страховая разница
В начале ХХ века во многих европейских странах был принят закон об обязательном медицинском страховании, который скрепил отношения трудящихся и предпринимателей, государства и его граждан. Предлагаем изучить опыт этих стран и постараться избежать тех недостатков, которые присущи этим идеальным, на первый взгляд, системам
Франция
Современная система здравоохранения во Франции является централизованной. Существует единая страховая организация — Национальная больничная касса с многочисленными филиалами, разветвленными по всей стране. Обязательным медицинским страхованием во Франции охвачены 80% граждан. Французы определенную часть своей заработной платы отчисляют на медицинское страхование (вернее, только третья часть взноса покрывается за счет граждан, две трети — за счет работодателей).
Медицинское страхование во Франции существует не само по себе, а является частью социального страхования. Все, кто работает, получают социальную страховку с обязательным ее атрибутом — страховой карточкой, которая обеспечивает застрахованному и членам его семьи доступ к медицинскому сервису без дополнительной оплаты. Если в семье работают два человека, то у каждого есть своя страховая карточка, на одну из которых записываются дети.
Медицинское страхование покрывает 100% расходов на лечение, если произошел несчастный случай на работе, а если причиной недомогания стала болезнь, то пациенту будет компенсировано 75% расходов. При необходимости стационарного лечения больничная касса оплатит 33 дня пребывания в больнице, остальные дни пациент оплачивает самостоятельно.
Австрия
В Австрии созданы многочисленные страховые компании, работающие в системе обязательного медицинского страхования и обслуживающие определенные категории граждан. Как и больничные кассы, они заключают договора с медицинскими учреждениями и врачами.
Страховые компании не покрывают полностью расходы на медицинское обслуживание. Около 14% стоимости застрахованные оплачивают самостоятельно. Также пациенты частично оплачивают стоимость лекарств.
Владелец страхового полиса вправе выбрать врача, но только среди тех, кто работает по договору со страховой компанией. Если пациент настаивает на лечении у «недоговорного» врача, то страховой полис покроет только 80% необходимой суммы, да и то только в том случае, если методика лечения не выходит за рамки официальной медицины.
Швейцария
Все проживающие в стране должны быть застрахованы. Особенностью больничных касс Швейцарии является предоставление ими обоих видов страхования — обязательного и добровольного. Таким образом, не надо искать другие страховые компании для «приобретения» дополнительных медицинских услуг.
Еще одна отличительная черта системы медицинского страхования в Швейцарии: граждане вносят личный взнос в больничную кассу, которую выбирают сами. Взносы не зависят от дохода и разнятся в той или иной кассе.
Больничные кассы работают с врачами и клиниками, которые включены в так называемый список договорных учреждений и специалистов.
В Швейцарии обязательное медицинское страхование включает и профилактические мероприятия. Вакцинация против гриппа, медицинский осмотр один раз в год — меры предосторожности, направленные на предупреждение заболевания, его своевременную диагностику. Как и в других европейских странах, застрахованный в Швейцарии оплачивает часть суммы за предоставленное лечение, что составляет 10%.
Проект “Відкрита Європа” фінансується Європейським Союзом. Підтримку у реалізації проекту надає громадська організація “Інститут економічних досліджень та політичних консультацій” та "Європейська правда". Матеріали в рамках даного блоку підготовлені в рамках проекту “Просування реформ в регіони” за сприяння Європейського союзу (http://ec.europa.eu/europeaid). Зміст публікацій є виключно відповідальністю їх авторів та жодним чином не відображає точку зору Європейського союзу.

Несмотря на то что в различных "медицинских" рейтингах Германия занимает далеко не лидирующие позиции, медицинская помощь в ФРГ доступна всем людям, вне зависимости от их материального положения. Она финансируется за счет минимальных страховых взносов и государственных дотаций. Ее обязан иметь каждый человек в Германии. Есть два вида медицинской страховки: обязательная и частная. Главный принцип – чем больше вы зарабатываете, тем больше нужно платить за страхование. На данный момент около 97% жителей Германии имеют медицинскую страховку.
Работающие немцы примерно 15% своего заработка отдают на медицинский страховой полис, но при этом половину из него оплачивает работодатель.
Медицинская страховка в Германии может оплатить многие случаи. Правда, не все. Так, полис может покрыть пересадку сердца, но вот за стоматологические услуги немцу приходится платить самостоятельно. Правда, в этом случае есть небольшое исключение. Страховка принимает на себя часть расходов по протезированию зубов или на пломбировку, но только если немец регулярно профилактически посещает стоматолога.
Современная система немецкого здравоохранения фактически появилась в 1883 году, когда канцлер объединенной Германии Отто фон Бисмарк впервые в мире ввел медицинскую страховку всех работающих и членов их семей
С полисом страховой компании (больничной кассы), пациент может получить амбулаторную или стационарную медицинскую помощь. Существует еще и спасательная служба, аналог нашей «скорой помощи».
Амбулатория
Амбулаторную медицинскую помощь немцы получают в частных врачебных кабинетах и в больницах. Каждый город или поселок имеет свою квоту на частные врачебные кабинеты. Вообще, примерно 45% всех врачей работают именно в таких учреждениях.
Если у немца появляются какие-нибудь проблемы со здоровьем, то он идет в частный кабинет к семейному врачу. В Германии врачи общей практики, терапевты и педиатры считаются семейными врачами. Если семейный доктор не может самостоятельно помочь пациенту, то он направляет его в медицинский центр к конкретному специалисту. В частном кабинете может работать не только один семейный доктор, но еще врачи других специальностей, но обязательно смежных (например, ортопед и терапевт). К узкопрофильным специалистам можно обращаться и без направления.
Некоторые частнопрактикующие врачи имеют право лечить своих больных в стационарах. Так, врач-хирург серьезные хирургические операции должен выполнять только в больнице. Врачи, работающие в больницах, наблюдают за такими пациентами, а частнопрактикующие врачи их ежедневно посещают.
Стационар
Больницы в Германии делятся на три категории: государственные (муниципальные), частные и благотворительные. Они могут быть как узкоспециализированными, так и широкопрофильными. Более половины всех клиник – государственные. Качество услуг во всех типах клиник почти одинаковое. Пациент самостоятельно выбирает клинику для лечения, не привязываясь к месту проживания.
Отметим, что в клиниках при стационарном лечении взимаются дополнительные сборы за проживание и питание (это обычно не покрывается страховкой). Размер таких сборов устанавливается в контракте, заключаемом между пациентом и больницей.
Неотложка
В том случае, если немцу нужна неотложная медицинская помощь, ее оказывает спасательная служба. Но это только если жизнь пациента находится под непосредственной угрозой. Немцы «скорую помощь» из-за высокой температуры или кашля не вызывают, а идут в частный врачебный кабинет. Спасательная служба оказывает неотложную помощь всем, кому она требуется, даже если у человека нет медицинской страховки. Правда, в этом случае за оказанную помощь потом придется платить очень значительную сумму.
В машинах «скорой помощи» есть дефибрилляторы и наборы для интубации, благодаря чему они становятся своего рода реанимациями на колесах. В этих автомобилях находится только фельдшер (медицинский спасатель), а врач приезжает самостоятельно, если в этом есть необходимость.
Проблемы
Нехватка врачей. Согласно прогнозу Федеральной врачебной палаты, к 2020 году количество немецких врачей может уменьшиться на 7 тысяч. Уже сейчас в немецких больницах насчитывается несколько тысяч вакансий. Особенно не хватает высококвалифицированных медиков в сельских районах.
Почему сложилась такая ситуация? Многие выпускники немецких медицинских вузов не хотят работать по специальности. Также много немецких молодых врачей сразу после окончания обучения уезжают работать за границу. При этом сейчас средний возраст немецкого доктора – 50 лет, а около трети уже перешагнуло порог 60-летнего возраста.
Еще одна проблема немецкого здравоохранения заключается в высокой стоимости затрат на него. Даже большое количество медицинских страховых компаний не привело к здоровой конкуренции между ними. Медицинское обслуживание в Германии постоянно дорожает, а население стареет, и в итоге всё меньше и меньше немцев пополняют налогами медицинские кассы.
Польские нюансы
Особенности медицины в Польше и Чехии, или Чего опасаться?
"Я уже не первый год живу в этой стране и практически сразу поняла, что медицина здесь имеет свои особенности. Сразу отмечу, что я придерживаюсь принципа превентивной медицины. Абсолютно все анализы, обследования, все профилактические действия я делаю в Украине. Пока у нас дешевле и надежнее.
Итак, вернемся к Польше. Кроме того что сами поляки считают медицинскую реформу провалившейся, медицина здесь мало чем отличается от медицины во всем Евросоюзе.
Во-первых, медицина в Европе страховая. Каждый житель ЕС должен иметь медицинскую страховку. Чаще всего она оформляется предприятием, на котором вы работаете, это входит в условия контракта. В Польше организация, которая занимается страхованием жителей, называется NFZ (Narodowy Fundusz Zdrowia - Национальный фонд здоровья), и каждый человек каждый месяц делает отчисление в этот фонд. Что он подразумевает? Если у вас возникнет ситуация, когда вам нужно пойти к врачу, есть список поликлиник, больниц, в которые вы можете обратиться, используя свою страховку. В принципе, это будет бесплатно. Когда вам врач выпишет какие-то лекарства, вы пойдете в аптеку, которая сотрудничает с NFZ, и получите там скидки по своей страховке. В принципе, звучит это неплохо, но по факту, когда что-то болит, нужно пойти к доктору, оказывается, что доктор, который работает по страховке, может принять вас через полгода. У знакомого был ушиб спины, болело 2,5 недели. Говорю: «Пойди к врачу». Обратившись в клинику по страховке, услышали ответ: «Через год приходите, мы вас посмотрим». Остается только визит к частному доктору. А это – около 300 злотых (примерно $80) только за консультацию. Доктор посмотрел и сказал, что ничего страшного, это растяжение, наклеил на спину пластырь и отпустил.
Конечно, не все так ужасно и плохо. Плюсом страховой медицины является то, что при беременности и родах абсолютно ничего не нужно платить. Стоматология тоже включает страховку, но это только какая-то железная, черная пломба. Если вы хотите белую пломбу или если вам делать нужно протезирование, опять же это все за отдельные и большие деньги. По поводу больных сахарным диабетом. Инсулин в Украине выдают бесплатно инсулинозависимым людям. В Польше на него дают только скидку. Вот такая история. Честно вам скажу, лично я не впечатлена всем тем, что я слышала и могу наблюдать. Поэтому я делаю ставку на профилактику."
Наталья Чекало, украинка, живет и работает в Польше
Страховая разница
В начале ХХ века во многих европейских странах был принят закон об обязательном медицинском страховании, который скрепил отношения трудящихся и предпринимателей, государства и его граждан. Предлагаем изучить опыт этих стран и постараться избежать тех недостатков, которые присущи этим идеальным, на первый взгляд, системам
Франция
Современная система здравоохранения во Франции является централизованной. Существует единая страховая организация — Национальная больничная касса с многочисленными филиалами, разветвленными по всей стране. Обязательным медицинским страхованием во Франции охвачены 80% граждан. Французы определенную часть своей заработной платы отчисляют на медицинское страхование (вернее, только третья часть взноса покрывается за счет граждан, две трети — за счет работодателей).
Медицинское страхование во Франции существует не само по себе, а является частью социального страхования. Все, кто работает, получают социальную страховку с обязательным ее атрибутом — страховой карточкой, которая обеспечивает застрахованному и членам его семьи доступ к медицинскому сервису без дополнительной оплаты. Если в семье работают два человека, то у каждого есть своя страховая карточка, на одну из которых записываются дети.
Медицинское страхование покрывает 100% расходов на лечение, если произошел несчастный случай на работе, а если причиной недомогания стала болезнь, то пациенту будет компенсировано 75% расходов. При необходимости стационарного лечения больничная касса оплатит 33 дня пребывания в больнице, остальные дни пациент оплачивает самостоятельно.
Австрия
В Австрии созданы многочисленные страховые компании, работающие в системе обязательного медицинского страхования и обслуживающие определенные категории граждан. Как и больничные кассы, они заключают договора с медицинскими учреждениями и врачами.
Страховые компании не покрывают полностью расходы на медицинское обслуживание. Около 14% стоимости застрахованные оплачивают самостоятельно. Также пациенты частично оплачивают стоимость лекарств.
Владелец страхового полиса вправе выбрать врача, но только среди тех, кто работает по договору со страховой компанией. Если пациент настаивает на лечении у «недоговорного» врача, то страховой полис покроет только 80% необходимой суммы, да и то только в том случае, если методика лечения не выходит за рамки официальной медицины.
Швейцария
Все проживающие в стране должны быть застрахованы. Особенностью больничных касс Швейцарии является предоставление ими обоих видов страхования — обязательного и добровольного. Таким образом, не надо искать другие страховые компании для «приобретения» дополнительных медицинских услуг.
Еще одна отличительная черта системы медицинского страхования в Швейцарии: граждане вносят личный взнос в больничную кассу, которую выбирают сами. Взносы не зависят от дохода и разнятся в той или иной кассе.
Больничные кассы работают с врачами и клиниками, которые включены в так называемый список договорных учреждений и специалистов.
В Швейцарии обязательное медицинское страхование включает и профилактические мероприятия. Вакцинация против гриппа, медицинский осмотр один раз в год — меры предосторожности, направленные на предупреждение заболевания, его своевременную диагностику. Как и в других европейских странах, застрахованный в Швейцарии оплачивает часть суммы за предоставленное лечение, что составляет 10%.
Проект “Відкрита Європа” фінансується Європейським Союзом. Підтримку у реалізації проекту надає громадська організація “Інститут економічних досліджень та політичних консультацій” та "Європейська правда". Матеріали в рамках даного блоку підготовлені в рамках проекту “Просування реформ в регіони” за сприяння Європейського союзу (http://ec.europa.eu/europeaid). Зміст публікацій є виключно відповідальністю їх авторів та жодним чином не відображає точку зору Європейського союзу.

|
Комментариев
0
|
||
|
Просмотров
2109
|
||
Материалы по теме
- 1 из 54
- ››
Комментировать статью могут только зарегистрированные пользователи. Пожалуйста, войдите или зарегистрируйтесь.
